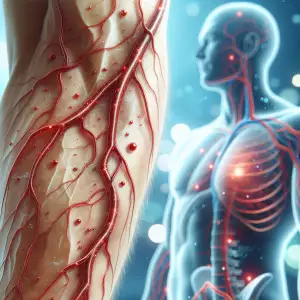
Zánět žil v obrazech: Jak vypadá a kdy zpozornět

- Typické příznaky zánětu žil na nohou
- Povrchová tromboflebitida a její vizuální projevy
- Hluboká žilní trombóza v obrazech
- Ultrazvukové snímky zánětu žil
- Varikózní žíly a jejich komplikace
- Diagnostické zobrazovací metody zánětu žil
- Porovnání zdravých a zanícených žil
- Léčba zánětu žil v obrazech
- Rizikové faktory vzniku zánětu žil
- Prevence žilních onemocnění
Typické příznaky zánětu žil na nohou
Zánět žil na nohou se obvykle projevuje několika charakteristickými příznaky, které by neměly být přehlíženy. Nejčastějším příznakem je výrazná bolest v postižené oblasti, která se typicky zhoršuje při chůzi nebo dlouhém stání. Tato bolest může být popisována jako tupá, někdy až pulzující, a často ji doprovází nepříjemný pocit tíhy v nohou. Postižená místa jsou na dotek citlivá a teplá.
Viditelným projevem zánětu žil je zarudnutí kůže nad postiženou žílou, které může mít různou intenzitu od světle růžové až po sytě červenou barvu. Toto zarudnutí se často táhne podél průběhu postižené žíly a může být doprovázeno otokem okolní tkáně. Otok bývá nejvýraznější v oblasti kotníků a nártů, přičemž se během dne obvykle zhoršuje a večer dosahuje maxima.
Pacienti často popisují pocit napětí v lýtkách a stehnech, který může být doprovázen svěděním nebo pálením kůže. Charakteristickým příznakem je také zvýšená teplota v místě zánětu, kterou lze snadno rozpoznat při porovnání s okolní zdravou tkání. V některých případech se mohou objevit i viditelně rozšířené povrchové žíly, které vystupují nad úroveň okolní kůže.
Důležitým příznakem je také změna zbarvení končetiny, která může být způsobena zhoršeným odtokem krve. Noha může získat namodralý nebo nafialovělý nádech, zejména při delším stání nebo sezení. Někteří pacienti pozoruji také zvýšenou únavu postižené končetiny a pocit těžkých nohou, který se zhoršuje během dne.
V pokročilejších stadiích zánětu žil se může objevit napětí v podkoží a tvorba zatvrdlin podél průběhu postižené žíly. Tyto zatvrdliny jsou hmatatelné a mohou být bolestivé na dotek. Závažným příznakem je náhlé zhoršení bolesti spojené s otokem celé končetiny, které může signalizovat rozvoj hluboké žilní trombózy.
Pacienti často zaznamenávají zhoršení příznaků v teplém prostředí nebo při zvýšené tělesné námaze. Typické je také zhoršení obtíží během menstruačního cyklu u žen nebo při dlouhodobém užívání hormonální antikoncepce. V některých případech se může objevit i mírně zvýšená tělesná teplota, která však zřídka přesahuje 38 stupňů Celsia.
Velmi důležitým faktorem je také asymetrie příznaků mezi končetinami, kdy jedna noha vykazuje výraznější známky zánětu než druhá. Tato asymetrie může být klíčová pro správnou diagnostiku onemocnění. Pacienti by měli věnovat pozornost jakýmkoliv změnám v intenzitě příznaků a jejich případnému šíření do dalších oblastí končetiny.
Povrchová tromboflebitida a její vizuální projevy
Povrchová tromboflebitida se typicky projevuje viditelnými změnami na kůži a okolních tkáních, které jsou pro pacienty i zdravotníky snadno rozpoznatelné. Nejcharakterističtějším příznakem je zarudnutý, bolestivý pruh sledující průběh postižené žíly. Tento zánětlivý projev se nejčastěji vyskytuje na dolních končetinách, především v oblasti lýtka nebo stehna, kde jsou povrchové žíly dobře viditelné.
| Příznak zánětu žil | Charakteristika |
|---|---|
| Zarudnutí | Červené zbarvení kůže nad postiženou žílou |
| Otok | Viditelné zduření v oblasti zánětu |
| Bolestivost | Citlivost při dotyku a pohybu |
| Zvýšená teplota | Lokální zvýšení teploty v místě zánětu |
| Viditelnost žil | Zřetelně vystupující žíly pod kůží |
Při bližším pohledu lze pozorovat, že postižená oblast je na dotek teplejší než okolní tkáň a vykazuje známky otoku. Zarudnutí může mít různou intenzitu od světle růžové až po sytě červenou barvu. V některých případech je možné pozorovat i mírné vyklenutí kůže v místě zánětu, které je způsobeno otokem okolních tkání a samotným zánětem žíly.
Vizuální projevy se mohou v průběhu onemocnění měnit. V počáteční fázi může být patrné pouze mírné zarudnutí a otok, které se postupně zvýrazňují. V pokročilejším stadiu se může objevit i zatvrdnutí v průběhu postižené žíly, které je při pohledu viditelné jako vyvýšený pruh nebo provazec pod kůží. Toto zatvrdnutí je způsobeno vznikem krevní sraženiny uvnitř zanícené žíly.
Důležitým vizuálním projevem je také změna barvy kůže v průběhu onemocnění. Zatímco zpočátku převládá jasně červené zabarvení, později může přecházet do tmavších odstínů, někdy až do fialova. V některých případech se mohou objevit i drobné podkožní krevní výronky v okolí postižené žíly. Po odeznění akutní fáze zánětu může v místě postižení přetrvávat světle hnědé až nahnědlé zabarvení kůže, které je způsobeno ukládáním krevního barviva.
V oblasti kotníků a nártů se často objevuje otok, který může být asymetrický a postihovat pouze jednu končetinu. Tento otok bývá nejvýraznější ve večerních hodinách a po delším stání nebo sezení. Kůže v místě otoku může být napjatá a lesklá, což je další charakteristický vizuální příznak tromboflebitidy.
Při dokumentaci průběhu onemocnění je důležité sledovat rozsah a intenzitu všech vizuálních projevů. Fotografická dokumentace může být velmi užitečná pro sledování progrese nebo regrese onemocnění. Na snímcích je obvykle dobře patrný průběh postižené žíly, rozsah zarudnutí a případný otok okolních tkání.

V některých případech se mohou objevit i sekundární kožní změny, jako například olupování kůže v místě zánětu nebo zvýšená citlivost na dotek. Tyto změny jsou důležitým indikátorem vývoje onemocnění a mohou pomoci při stanovení prognózy a volbě další léčby. Pravidelné sledování vizuálních projevů tromboflebitidy je proto klíčové pro správné vedení léčby a prevenci možných komplikací.
Hluboká žilní trombóza v obrazech
Hluboká žilní trombóza se v obrazové dokumentaci projevuje charakteristickými znaky, které jsou pro lékaře klíčové při stanovení diagnózy. Na ultrazvukovém vyšetření lze pozorovat tmavé oblasti představující krevní sraženiny v hlubokých žilách, nejčastěji v oblasti dolních končetin. Typickým nálezem je neztlačitelnost žíly při kompresi ultrazvukovou sondou, což je jeden z nejspolehlivějších diagnostických znaků.
V angiografických snímcích se trombóza manifestuje jako výpadek náplně kontrastní látky v postižené části žilního systému. Tento defekt je zvláště dobře patrný při flebografickém vyšetření, kde lze sledovat přesný rozsah postižení. Na snímcích jsou často viditelné kolaterální žíly, které se vytváří jako přirozená reakce organismu na uzávěr hlavního žilního kmene.
Moderní zobrazovací metody, jako je CT angiografie, umožňují trojrozměrnou vizualizaci trombotických změn. Na těchto snímcích lze pozorovat charakteristické rozšíření postižené žíly a změny v okolních tkáních, včetně případného zánětu. Důležitým obrazovým znakem je také tzv. halo efekt, kdy se kolem postižené žíly vytváří světlý lem způsobený zánětlivou reakcí.
V případě chronické žilní trombózy jsou na snímcích patrné strukturální změny žilní stěny, která se stává ztluštělou a nepravidelnou. Rekanalizace trombu se projevuje vznikem několika menších kanálků uvnitř původně ucpané žíly, což je dobře viditelné zejména na barevném dopplerovském ultrazvuku.
Při sledování progrese onemocnění lze na sérii snímků pozorovat dynamické změny. V akutní fázi je patrný výrazný otok okolních měkkých tkání, který se na snímcích projevuje jako difuzní zastření normálně viditelných anatomických struktur. V pokročilých stadiích jsou často viditelné kalcifikace v žilní stěně a změny elasticity cévní stěny.
Diagnostické zobrazení také pomáhá odhalit případné komplikace, jako je plicní embolie, která se může vyvinout při odtržení části trombu. Na CT snímcích hrudníku lze v takovém případě pozorovat charakteristické výpadky v kontrastním zobrazení plicních tepen. Moderní zobrazovací metody také umožňují sledovat účinnost antikoagulační léčby a proces rozpouštění trombů.
Pro správnou interpretaci obrazové dokumentace je důležité porovnávání snímků v čase, které umožňuje sledovat vývoj onemocnění a účinnost terapie. Pravidelné ultrazvukové kontroly jsou základním nástrojem pro monitorování stavu pacienta a včasné odhalení případné recidivy trombózy.
Ultrazvukové snímky zánětu žil
Ultrazvukové vyšetření představuje jeden z nejdůležitějších diagnostických nástrojů při podezření na zánět žil neboli tromboflebitidu. Tyto snímky poskytují lékařům detailní pohled na stav cévního systému a umožňují přesně určit rozsah a závažnost zánětu. Na ultrazvukových obrazech lze jasně pozorovat charakteristické změny, které doprovázejí zánětlivý proces v žilách.
Při vyšetření jsou typicky viditelné ztluštělé stěny postižených žil, které se na snímku jeví jako výrazně echogenní struktury. V případě akutního zánětu lze pozorovat hypoechogenní oblasti představující edém okolních tkání. Nejdůležitějším diagnostickým znakem je přítomnost trombu, který se na ultrazvukovém snímku zobrazuje jako nehomogenní struktura uvnitř žilního lumen.
Moderní ultrazvukové přístroje umožňují využití různých zobrazovacích módů, včetně barevného dopplerovského mapování, které znázorňuje průtok krve postiženou oblastí. V místech zánětu je často patrné zpomalení nebo úplné vymizení průtoku, což se na barevném dopplerovském zobrazení projeví jako výpadek signálu. Tato informace je klíčová pro posouzení závažnosti stavu a rizika vzniku komplikací.
Na snímcích povrchových žil při tromboflebitidě lze často pozorovat charakteristický halo efekt, kdy je kolem postižené cévy patrný hypoechogenní lem představující zánětlivý infiltrát. V longitudinálním řezu jsou dobře viditelné nepravidelnosti průsvitu cévy a případné nerovnosti její stěny. Transversální řezy pak umožňují přesné změření průměru postižené cévy a hodnocení rozsahu trombózy.
Při chronickém zánětu žil ultrazvukové snímky odhalují typické změny jako jsou fibrotické přestavby žilní stěny, kalcifikace a přítomnost kolaterálního řečiště. Tyto změny se projevují zvýšenou echogenitou a nepravidelnou strukturou žilní stěny. V pokročilých případech lze pozorovat i známky žilní insuficience s dilatací postižených úseků.
Důležitou součástí ultrazvukového vyšetření je také dokumentace dynamických změn při kompresi vyšetřované oblasti sondou. Zdravá žíla se při kompresi zcela kolabuje, zatímco při přítomnosti trombu zůstává průsvit cévy zachován. Tento jednoduchý manévr poskytuje cenné diagnostické informace a pomáhá odlišit akutní trombózu od chronických změn.
Pro správnou interpretaci ultrazvukových snímků je nezbytná dobrá znalost normální anatomie žilního systému a zkušenost s hodnocením patologických nálezů. Pravidelné sledování vývoje nálezu pomocí ultrazvuku umožňuje monitorovat účinnost léčby a včas odhalit případné komplikace. Moderní ultrazvukové přístroje s vysokým rozlišením dokáží zobrazit i drobné žilní struktury a poskytují tak komplexní informace o stavu cévního řečiště.
Varikózní žíly a jejich komplikace
Křečové žíly neboli varixy představují závažný zdravotní problém, který postihuje značnou část populace, především ženy ve středním a vyšším věku. Jedná se o rozšířené, vinuté a prodloužené povrchové žíly, které se nejčastěji objevují na dolních končetinách. Tento stav vzniká v důsledku poruchy žilních chlopní, které za normálních okolností brání zpětnému toku krve.
Mezi hlavní příčiny vzniku varixů patří genetická predispozice, dlouhodobé stání či sezení, obezita, těhotenství a hormonální změny. Postižené žíly se postupně rozšiřují a deformují, což vede k viditelným kosmetickým změnám na kůži. Pacienti často popisují pocity těžkých nohou, únavu, otok končetin a noční křeče.
Závažnost varikózních žil spočívá především v jejich možných komplikacích. Nejčastější komplikací je tromboflebitida, tedy zánět povrchových žil spojený s vznikem krevní sraženiny. Projevuje se zarudnutím, bolestivostí a otokem v průběhu postižené žíly. Závažnější komplikací je hluboká žilní trombóza, která může vést k plicní embolii, potenciálně život ohrožujícímu stavu.
Chronická žilní nedostatečnost způsobená varixy může vést k změnám na kůži dolních končetin. Objevují se hnědavé pigmentace, ekzémy a v nejhorších případech i bércové vředy. Tyto změny jsou způsobeny nedostatečným odtokem krve a následným městnáním tekutiny v tkáních. Bércové vředy představují obtížně léčitelnou komplikaci, která výrazně snižuje kvalitu života pacientů.
Prevence a včasná léčba varixů je klíčová pro předcházení komplikacím. Konzervativní léčba zahrnuje nošení kompresivních punčoch, pravidelný pohyb a elevaci končetin. V pokročilejších případech je nutné přistoupit k invazivním metodám léčby, jako je sklerotizace nebo chirurgické odstranění postižených žil.
Moderní medicína nabízí několik minimálně invazivních metod léčby, včetně laserové ablace nebo radiofrekvenční ablace. Tyto metody jsou šetrnější než klasická chirurgická léčba a umožňují rychlejší rekonvalescenci. Důležitá je také pravidelná kontrola stavu žilního systému pomocí ultrazvukového vyšetření, které pomáhá odhalit případné komplikace v časném stadiu.
Pacienti s varixy by měli dodržovat režimová opatření, která zahrnují udržování optimální tělesné hmotnosti, pravidelné cvičení a vyhýbání se dlouhodobému stání či sezení. Důležitá je také péče o pokožku nohou a používání vhodné obuvi. V případě prvních příznaků zánětu žil je nezbytné vyhledat odbornou pomoc, aby se předešlo závažnějším komplikacím.
Diagnostické zobrazovací metody zánětu žil
Pro diagnostiku zánětu žil existuje několik moderních zobrazovacích metod, které lékařům umožňují přesně určit rozsah a závažnost onemocnění. Ultrazvukové vyšetření představuje základní a nejčastěji používanou metodu, která dokáže spolehlivě zobrazit průchodnost cév a případné krevní sraženiny. Během vyšetření lékař pomocí sondy vytváří detailní obraz cévního systému, přičemž může v reálném čase sledovat průtok krve a identifikovat případné patologické změny na cévní stěně.
Flebografie je další významnou diagnostickou metodou, při které se do žilního systému aplikuje kontrastní látka. Následně se provádí rentgenové snímkování, které umožňuje detailně zobrazit anatomii žilního systému a odhalit případné abnormality. Tato metoda je zvláště přínosná při diagnostice hlubokých žilních trombóz a při plánování chirurgických zákroků.
Magnetická rezonance (MR) představuje pokročilou zobrazovací techniku, která poskytuje trojrozměrný obraz cévního systému. MR angiografie dokáže bez použití kontrastní látky zobrazit průtok krve a detailně zachytit strukturu cévní stěny. Tato metoda je zvláště cenná při diagnostice chronických zánětlivých změn a při sledování progrese onemocnění.
Počítačová tomografie (CT) s kontrastní látkou umožňuje vytvoření přesných příčných řezů tělem a poskytuje detailní informace o stavu cév. CT angiografie je particularly užitečná při diagnostice plicní embolie a při hodnocení rozsahu postižení velkých cév. Moderní CT přístroje dokáží vytvořit trojrozměrnou rekonstrukci cévního systému, což významně usnadňuje plánování léčby.
Termografie představuje neinvazivní metodu, která měří a zobrazuje teplotní rozdíly na povrchu kůže. Při zánětu žil dochází k lokálnímu zvýšení teploty, které lze pomocí této metody spolehlivě detekovat. Termografické snímky mohou pomoci při včasném odhalení zánětu a při sledování účinnosti léčby.
Nukleární medicína nabízí další možnosti diagnostiky, především pomocí scintigrafie. Při tomto vyšetření se pacientovi aplikuje radioaktivně značená látka, která se vychytává v místech zánětu. Následné snímkování pomocí speciální kamery umožňuje přesně lokalizovat zánětlivá ložiska v cévním systému.
Digitální subtrakční angiografie představuje specializovanou metodu, při které se pomocí počítačového zpracování odstraní ze snímku okolní tkáně a zobrazí se pouze cévní řečiště. Tato technika poskytuje velmi přesné informace o morfologii cév a je nenahraditelná při plánování složitějších vaskulárních intervencí.
Všechny tyto zobrazovací metody se vzájemně doplňují a jejich kombinace umožňuje lékařům získat komplexní obraz o stavu cévního systému pacienta. Výběr konkrétní metody závisí na klinickém stavu pacienta, lokalizaci předpokládaného postižení a dostupnosti jednotlivých vyšetření. Včasná a přesná diagnostika je klíčová pro zahájení adekvátní léčby a prevenci možných komplikací zánětu žil.
Porovnání zdravých a zanícených žil
Zdravé žíly v lidském těle představují dokonalý systém pro transport krve, který zajišťuje optimální průtok a správnou funkci celého organismu. Jejich stěny jsou pružné a hladké, což umožňuje krvi plynule protékat bez jakýchkoliv překážek. Při zánětu žil však dochází k významným změnám, které lze pozorovat jak na anatomické, tak na funkční úrovni. Zatímco zdravá žíla má charakteristickou světle růžovou barvu a pravidelný průsvit, zanícená žíla vykazuje výrazné zarudnutí a otok okolní tkáně.
Na mikroskopické úrovni lze u zanícených žil pozorovat výrazné změny ve struktuře cévní stěny. Dochází k nahromadění bílých krvinek, které pronikají do stěny cévy a způsobují její ztluštění. Tento proces vede k zúžení průsvitu cévy a následnému zhoršení průtoku krve. V postižené oblasti se také často vytváří mikroskopické tromby, které mohou dále komplikovat zdravotní stav pacienta.
Charakteristickým znakem zánětu žil je také zvýšená citlivost a bolestivost v průběhu postižené cévy. Zatímco zdravé žíly jsou při pohybu a doteku zcela bezbolestné, zanícené cévy způsobují pacientům výrazný dyskomfort. Okolní kůže je často napjatá, lesklá a na dotek teplejší než okolní tkáň. Tyto změny jsou způsobeny zvýšeným prokrvením oblasti a uvolňováním zánětlivých mediátorů.
V případě povrchových žil lze pozorovat viditelné změny přímo pod kůží. Zdravé žíly jsou pod povrchem kůže sotva patrné nebo zcela neviditelné, zatímco zanícené žíly vystupují jako zarudlé, bolestivé pruhy. Tento stav je často doprovázen otokem končetiny, který může významně omezovat pohyblivost a kvalitu života pacienta. U hlubokých žil nejsou změny přímo viditelné, ale projevují se především otokem končetiny a bolestí při chůzi.
Důležitým aspektem je také rozdíl v průtoku krve. Ve zdravých žilách proudí krev plynule díky funkčním chlopním, které zabraňují zpětnému toku. Při zánětu však může dojít k poškození těchto chlopní, což vede k nedostatečnému žilnímu návratu a hromadění krve v končetinách. Tento stav může v dlouhodobém horizontu vést k vzniku chronické žilní nedostatečnosti a dalších komplikací.
Proces hojení zanícených žil je postupný a může trvat několik týdnů až měsíců. Během této doby se postupně obnovuje normální struktura žilní stěny, ustupuje otok a zarudnutí. Je však důležité si uvědomit, že i po vyléčení zánětu mohou v postižené oblasti zůstat trvalé změny, jako jsou rozšířené žilky nebo mírná pigmentace kůže. Proto je klíčová včasná diagnostika a zahájení odpovídající léčby, která může minimalizovat riziko dlouhodobých následků.
Léčba zánětu žil v obrazech
Zánět žil je závažným zdravotním problémem, který vyžaduje okamžitou pozornost a správnou léčbu. Na obrázcích můžeme vidět typické příznaky, jako jsou zarudnutí kůže nad postiženou žílou, otok končetiny a viditelně vystupující žíly. Léčebný proces začíná zpravidla klidovým režimem, kdy pacient musí postiženou končetinu udržovat ve zvýšené poloze, jak je patrné na ilustračních fotografiích. Na snímcích je také dobře viditelné správné bandážování končetiny, které je základním pilířem konzervativní terapie.
Kompresní terapie, znázorněná na obrázcích, zahrnuje použití elastických punčoch nebo obvazů, které musí být aplikovány od prstů směrem nahoru, aby byl zajištěn optimální tlak na postižené cévy. Fotografie názorně ukazují správnou techniku bandážování, kdy obvaz musí být dostatečně pevný, ale nesmí končetinu zaškrcovat. V případě hluboké žilní trombózy je na snímcích demonstrováno použití speciálních kompresivních pomůcek.
Medikamentózní léčba, která je dokumentována na ilustračních obrázcích, obvykle zahrnuje aplikaci antikoagulačních léků, nejčastěji nízkomolekulárního heparinu. Obrázky zachycují správnou techniku podkožní aplikace těchto léků, včetně důležitých míst vpichu na břiše nebo stehně. Je zde také znázorněno používání warfarinu v tabletové formě, který se nasazuje při dlouhodobé antikoagulační léčbě.
Na fotografiích jsou také zachyceny doporučené fyzické aktivity během léčby. Pravidelné cvičení nohou v leže, včetně kroužení kotníky a propínání prstů, pomáhá předcházet vzniku krevních sraženin a podporuje žilní návrat. Série obrázků ukazuje postupné zatěžování končetiny od lehkých cviků až po chůzi s oporou.
Důležitou součástí dokumentace jsou i snímky zachycující lokální léčbu pomocí protizánětlivých mastí a gelů. Na obrázcích je vidět správná aplikace těchto přípravků, které by měly být nanášeny jemně ve směru žilního návratu. Fotografie také demonstrují použití chladivých obkladů, které zmírňují bolest a otok.
V pokročilých stádiích léčby je na snímcích zachycena rehabilitace a postupné zvyšování fyzické aktivity. Obrázky ukazují správné provádění jednotlivých cviků, včetně časté chůze, která je pro léčbu zánětu žil velmi prospěšná. Je zde také zdokumentováno používání speciálních rehabilitačních pomůcek a správné držení těla při různých aktivitách.
Série fotografií zachycuje i preventivní opatření, která jsou nezbytná pro předcházení recidivy onemocnění. Mezi ně patří pravidelné přestávky při dlouhém sezení, správná životospráva a dostatečný pitný režim. Na obrázcích jsou také znázorněny varovné příznaky, při kterých je nutné vyhledat lékařskou pomoc, jako je náhlé zhoršení otoku nebo zvýšení bolestivosti.
Rizikové faktory vzniku zánětu žil
Vznik zánětu žil může být podmíněn mnoha různými faktory, přičemž některé z nich můžeme aktivně ovlivnit, zatímco jiné jsou dány našimi genetickými predispozicemi. Mezi nejvýznamnější rizikové faktory patří především dlouhodobá imobilizace, která často nastává při dlouhém sezení v kanceláři, během cestování letadlem či autobusem na delší vzdálenosti, nebo při upoutání na lůžko během nemoci či po operaci. Nedostatečný pohyb vede ke zpomalení krevního oběhu, což významně zvyšuje riziko vzniku krevních sraženin.
Významnou roli hraje také nadváha a obezita, které zvyšují tlak na žilní stěny a zhoršují celkovou cirkulaci krve v dolních končetinách. S tím souvisí i nedostatek pohybové aktivity, který často nadváhu doprovází. Kouření představuje další závažný rizikový faktor, neboť nikotin a další škodlivé látky poškozují cévní stěny a zvyšují srážlivost krve. Hormonální změny v organismu, zejména během těhotenství nebo při užívání hormonální antikoncepce, mohou také významně přispět ke vzniku zánětu žil.
Věk hraje nezanedbatelnou roli, přičemž riziko vzniku zánětu žil se zvyšuje s přibývajícími léty. To je způsobeno především postupným oslabováním žilních stěn a zhoršující se funkcí žilních chlopní. Genetické predispozice jsou dalším důležitým faktorem - pokud se zánět žil vyskytoval u přímých příbuzných, je riziko jeho vzniku výrazně vyšší.
Dehydratace organismu může také významně přispět ke vzniku zánětu žil, protože zahušťuje krev a zvyšuje její srážlivost. Stejně tak některá chronická onemocnění, jako jsou srdeční choroby, diabetes mellitus nebo různé formy nádorových onemocnění, mohou zvýšit riziko vzniku trombózy a následného zánětu žil.
Významným rizikovým faktorem jsou také předchozí žilní onemocnění nebo úrazy. Jakékoliv poškození žilní stěny, ať už způsobené úrazem, operací nebo předchozím zánětem, zvyšuje pravděpodobnost vzniku nového zánětu. Také různé formy křečových žil představují zvýšené riziko, protože v těchto místech dochází ke zpomalení průtoku krve a její stagnaci.
Stres a psychické vypětí mohou rovněž nepřímo přispívat ke vzniku zánětu žil, především prostřednictvím zvýšeného napětí v těle a změn v krevním oběhu. Nevhodný životní styl, zahrnující nedostatek spánku, nepravidelné stravování a nadměrnou konzumaci alkoholu, může také negativně ovlivnit stav cévního systému a zvýšit riziko vzniku zánětu žil. Proto je důležité věnovat pozornost prevenci a snažit se eliminovat nebo alespoň minimalizovat působení těchto rizikových faktorů.
Zánět žil je jako bouře v těle, která se šíří tepnami jako blesk tmavou oblohou.
Radmila Horáčková
Prevence žilních onemocnění
Prevence žilních onemocnění je klíčovým faktorem pro zachování zdraví našeho cévního systému. Základem účinné prevence je především pravidelný pohyb a aktivní životní styl. Sedavé zaměstnání a dlouhodobé stání představují významné rizikové faktory pro vznik žilních onemocnění, proto je důležité během dne často měnit polohu a dopřát si krátké procházky. Velmi prospěšné jsou také cviky na podporu žilního návratu, jako je střídavé propínání a ohýbání chodidel či kroužení kotníky.
Správná životospráva hraje v prevenci žilních onemocnění nezastupitelnou roli. Nadváha a obezita významně zatěžují žilní systém a zvyšují riziko vzniku zánětu žil či křečových žil. Proto je vhodné udržovat optimální tělesnou hmotnost pomocí vyvážené stravy bohaté na vlákninu, vitamíny a minerály. Důležitý je také dostatečný pitný režim, který pomáhá udržovat správnou viskozitu krve.
Kompresní punčochy nebo ponožky představují účinnou pomůcku v prevenci žilních onemocnění. Jejich pravidelné nošení je zvláště důležité při dlouhém cestování, zejména letecky, kdy hrozí zvýšené riziko vzniku hluboké žilní trombózy. Kompresní pomůcky pomáhají udržovat správný tok krve v žilách a zabraňují jejímu hromadění v dolních končetinách.
Velmi prospěšné jsou také vodní procedury, především střídání teplé a studené vody při sprchování nohou. Tento jednoduchý návyk podporuje cirkulaci krve a posiluje žilní stěny. Podobně působí i pravidelné masáže nohou směrem od chodidel nahoru, které napomáhají žilnímu návratu.
Zvláštní pozornost je třeba věnovat prevenci v rizikových obdobích, jako je těhotenství nebo horké letní měsíce. V těchto obdobích je vhodné věnovat zvýšenou pozornost hydrataci organismu a vyhýbat se dlouhodobému pobytu v horkém prostředí. Pravidelné ochlazování nohou a nošení vzdušné obuvi může významně snížit riziko vzniku žilních problémů.
Důležitou součástí prevence je také včasné rozpoznání prvních příznaků žilních onemocnění. Mezi varovné signály patří otoky nohou, pocit těžkých nohou, noční křeče či viditelné změny na kůži. Při zpozorování těchto příznaků je vhodné konzultovat stav s lékařem, který může doporučit vhodná preventivní opatření nebo zahájit včasnou léčbu.
Neméně důležitá je i péče o pokožku nohou, která může signalizovat problémy s žilním systémem. Pravidelné promazávání pokožky vhodnými přípravky pomáhá udržovat její elasticitu a současně umožňuje včas odhalit případné změny. Vhodné je také vyhýbat se těsným oděvům, které mohou omezovat krevní oběh, a nosit pohodlnou obuv s přiměřenou výškou podpatku.
Publikováno: 14. 03. 2026
Kategorie: Zdraví